Vom Unkraut zum Apothekenklassiker: wofür die Brennnessel taugt und wie Sie sie sicher nutzen.
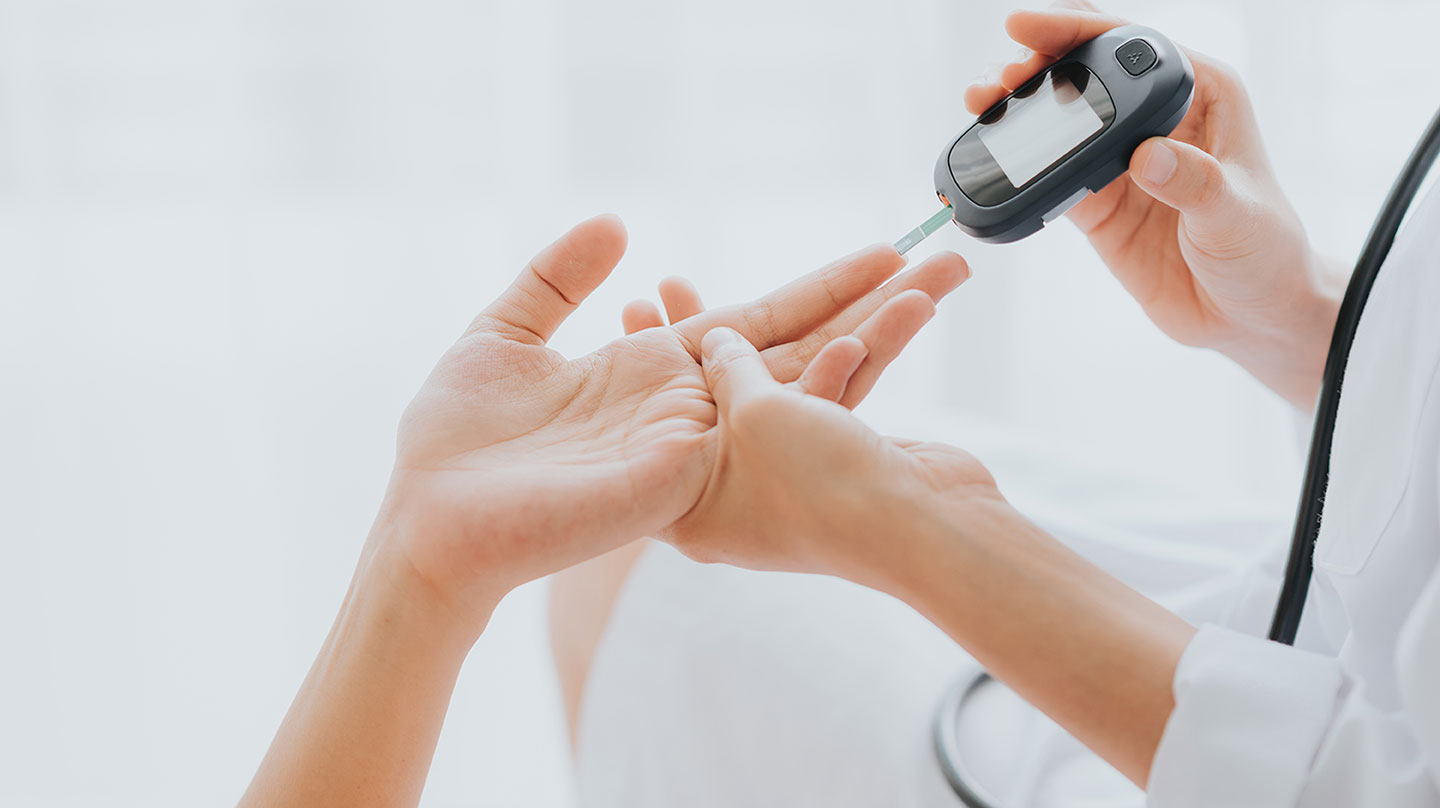
Schwangerschaftsdiabetes gehört zu den häufigsten Komplikationen in der Schwangerschaft. Was die Diagnose für Mutter und Kind bedeutet und warum eine gute Behandlung jetzt wichtig ist.
„Sie haben Schwangerschaftsdiabetes!“ Etwa 5 von 100 Frauen bekommen während ihrer Schwangerschaft diese Diagnose. Für viele ist das erst mal ein Schock. Denn die Stoffwechselstörung verläuft meist symptomlos. Die werdende Mutter bekommt davon also zunächst gar nichts mit.
Die gute Nachricht: Schwangerschaftsdiabetes lässt sich in der Regel gut in den Griff bekommen. Unbehandelt birgt ein erhöhter Blutzuckerspiegel jedoch große gesundheitliche Risiken – für die Mutter und das ungeborene Baby. Deshalb ist es gut, dass ein entsprechender Zuckerbelastungstest mittlerweile zum Standard in der Schwangerenvorsorge zählt.
Wie entsteht Schwangerschaftsdiabetes?
Ein Schwangerschaftsdiabetes (Gestationsdiabetes mellitus, GDM) ist eine Stoffwechselstörung. Sie tritt meistens in der zweiten Hälfte der Schwangerschaft auf. In dieser Phase sorgen hormonelle Veränderungen im Körper der Mutter dafür, dass vermehrt Glukose (Traubenzucker) benötigt wird. Diese braucht das ungeborene Kind unter anderem zum Wachsen. Bei Schwangerschaftsdiabetes funktioniert die Aufnahme von Zucker in den Körperzellen nicht optimal. Der Blutzuckerspiegel steigt – und das kann unbehandelt zu schweren gesundheitlichen Problemen bei Mutter und Kind führen.
Die Rolle des Insulins
Das körpereigene Insulin spielt bei Schwangerschaftsdiabetes eine wichtige Rolle: Insulin wird in der Bauchspeicheldrüse produziert und senkt den Blutzuckerspiegel. Es sorgt dafür, dass der Traubenzucker aus dem Blut in die Körperzellen transportiert wird. Bei manchen Schwangeren funktioniert das jedoch nicht richtig. Es entsteht eine „Insulinresistenz“. Das heißt, die Zellen reagieren nicht mehr ausreichend auf das Insulin. Es wird also mehr Insulin gebraucht, als die Bauchspeicheldrüse produziert. Dadurch steigt die Zuckerkonzentration im Blut der Mutter an – und auch das Ungeborene wird mit zu viel Zucker „überfüttert“.
Wie gefährlich ist Schwangerschaftsdiabetes?
Frauen mit Gestationsdiabetes gelten als Risikoschwangere, weil bei ihnen bestimmte gesundheitliche Probleme häufiger auftreten als bei anderen Schwangeren.
Gefahren für die werdende Mutter:
- Häufigere Blasen-, Nieren- und Scheidenpilzinfektionen. Eine höhere Zuckerkonzentration im Urin fördert die Vermehrung schädlicher Keime.
- Präeklampsie, die sogenannte Schwangerschaftsvergiftung. Sie kann durch Bluthochdruck und Eiweiß im Urin entstehen, was auch eine Folge vom Schwangerschaftsdiabetes sein kann.
- Zu viel Fruchtwasser. Eine zu große Fruchtwassermenge kann einen vorzeitigen Blasensprung auslösen.
- Bluthochdruck (Hypertonie)
- Eiweißausscheidungen im Urin (Proteinurie)
- Wassereinlagerungen im Gewebe (Ödeme)
Gefahren für das Ungeborene:
- Früh- oder Fehlgeburten aufgrund der oben genannten Infektionsgefahr oder eines vorzeitigen Blasensprungs
- Übermäßiges Wachstum. Durch die Überfütterung mit Zucker wächst das Ungeborene schneller und legt mehr an Gewicht zu.
- Komplikationen bei der Geburt: Bei einem geschätzten Geburtsgewicht von mehr als 4.500 Gramm raten viele Frauenärzte und Frauenärztinnen zu einem Kaiserschnitt. Denn es besteht die Gefahr, dass das Baby aufgrund seiner Größe im Geburtskanal stecken bleibt und dann zu wenig Sauerstoff bekommt.
- Nach der Geburt kann es beim Kind zu Atemnot aufgrund mangelnder Lungenreife, zu Hirnschäden aufgrund von Unterzuckerung oder zur Gelbsucht kommen.
Symptome
Ein Gestationsdiabetes läuft oft unbemerkt ab. Manchmal gibt es aber auch Anzeichen, die auf die Erkrankung hindeuten. Dazu gehören zum Beispiel starker Durst, häufiger Harndrang, vermehrte Harnwegsinfekte oder Scheidenentzündungen. Auch Bluthochdruck in der Schwangerschaft oder eine Präeklampsie kann mit Diabetes einhergehen.
Faktoren, die Schwangerschaftsdiabetes begünstigen
Es gibt bestimmte Risikofaktoren, die die Entstehung eines Schwangerschaftsdiabetes fördern. Dazu zählt beispielsweise eine erbliche Veranlagung. Weitere wissenschaftlich untersuchte Faktoren:
- Übermäßige Gewichtszunahme: Frauen, die schon vor der Schwangerschaft deutlich zu viel wiegen, sind ebenso gefährdet wie Frauen, die in der Schwangerschaft übermäßig an Gewicht zulegen. Grund dafür ist nicht selten Bewegungsmangel in Kombination mit ungesunder Ernährung. Tipp: Bewegen Sie sich auch in der Schwangerschaft so viel wie möglich. Umfangreiche Infos, was Ihnen jetzt guttut, finden Sie zum Bespiel beim Netzwerk Gesund ins Leben.
- Früherer Gestationsdiabetes: Auch Mütter, die in einer früheren Schwangerschaft bereits Diabetes entwickelt haben, tragen ein größeres Risiko bei jeder neuen Schwangerschaft.
- Frühere Fehlgeburten: Statistisch gesehen haben Frauen, die Fehlgeburten erlitten haben, auch eine höhere Anfälligkeit für Schwangerschaftsdiabetes.
- Ein höheres Alter der Mutter: Schwangere ab 35 Jahren sind – ebenfalls statistisch gesehen – häufiger von Schwangerschaftsdiabetes betroffen als jüngere Frauen.
- Krankhafte Veränderung der Eierstöcke: Das sogenannte Polyzystische Ovar-Syndrom (Zysten an den Eierstöcken) kann Schwangerschaftsdiabetes begünstigen.
- Die Einnahme bestimmter Medikamente: Einige Arzneimittel wie beispielsweise Blutdrucksenker, Schilddrüsenmedikamente oder Kortison können den Zuckerstoffwechsel negativ beeinflussen. Medikamente sollten jedoch nie eigenmächtig abgesetzt werden. Wir beraten Sie gerne.
- Nikotinkonsum: Auch Rauchen kann Schwangerschaftsdiabetes begünstigen.
Schwangerschaftsdiabetes: Tests und Werte
Um Gestationsdiabetes frühzeitig erkennen und behandeln zu können, ist der orale Glukosetoleranztest (oGTT), auch Zuckerbelastungstest genannnt, Bestandteil der Schwangerschaftsvorsorge. Er findet zwischen der 24. und 28. Schwangerschaftswoche statt und besteht im Grunde aus einem, eventuell auch zwei Tests. Bei Risikopatientinnen sollte der Test schon vor der 20. Woche erfolgen.
Kleiner Zuckertest (50-g-oGTT)
Dieser Test wird gemacht, um herauszufinden, ob die Blutzuckerwerte überhaupt erhöht sind. Dafür trinkt die Schwangere ein Glas Glukoselösung, in der die klar definierte Menge von 50 Gramm Traubenzucker enthalten sind. Eine Stunde später wird aus der Armvene Blut entnommen und der Blutzuckerwert bestimmt. Wenn er unter 7,5 Millimol pro Liter (mmol/l) liegt beziehungsweise weniger als 135 Milligramm pro Deziliter (mg/dl) beträgt, reagiert der Körper mit einer gesunden Insulinausschüttung. Der Blutzuckerwert ist in Ordnung – also kein Schwangerschaftsdiabetes!
Großer Zuckertest (75-g-oGTT)
Liegt der Wert des ersten Zuckertests über 7,5 mmol (135 mg/dl), ist ein weiterer Zuckertest nötig. Dafür müssen Schwangere nüchtern sein, also mindestens acht Stunden nichts gegessen und getrunken haben – nur stilles Wasser oder ungesüßter Tee sind erlaubt. Durch eine Blutabnahme wird zunächst der Nüchternblutzucker bestimmt. Dann trinkt die Schwangere innerhalb von fünf Minuten 300 Milliliter Wasser mit 75 Gramm aufgelöstem Traubenzucker. Nach einer und nach zwei Stunden bekommt sie erneut Blut abgenommen, um zu sehen, wie sich der Blutzuckerspiegel entwickelt. Liegt einer der Werte über bestimmten Grenzwerten, liegt ein Schwangerschaftsdiabetes vor.
Wie wird Schwangerschaftsdiabetes behandelt?
Das kommt darauf an, wie schwer die Stoffwechselstörung verläuft. Zunächst wird die Schwangere an eine diabetologische Praxis überwiesen. Dort lernt sie unter Anleitung von Fachleuten, wie sie ihren Blutzucker durch eine diätische Ernährung senken kann und wie sie ihn mehrmals täglich (anfangs am besten sechsmal) mit einem entsprechenden Testgerät selbst überprüft. Dazu reicht ein kleiner Piks, denn es wird nur sehr wenig Blut benötigt.
Die Ergebnisse werden in einem Ernährungstagebuch festgehalten. Entsprechende Blutzuckermessgeräte und die passenden Teststreifen erhalten Sie kostenlos bei uns in Ihrer Heldmann‘s Apotheke Ettlinger Tor . Wir beraten Sie auch gern bei allen Fragen rund um die Anwendung.
Gute Blutzuckerwerte
_ Morgens und vor den Hauptmahlzeiten: 65 bis 95 mg/dl (3,6 bis 5,3 mmol/l)
_ Eine Stunde nach einer Hauptmahlzeit: weniger als 140 mg/dl (7,8 mmol/l)
_ Zwei Stunden nach einer Hauptmahlzeit: weniger als 120 mg/dl (6,7 mmol/l)d
Therapie mit Insulin
Lässt sich die Stoffwechselstörung nicht durch eine entsprechende Ernährungsumstellung in den Griff bekommen, ist eine Insulintherapie erforderlich. Das ist jedoch nur bei 15 bis 30 Prozent der betroffenen Frauen der Fall.
Diabetesmedikamente zum Einnehmen sind in Deutschland für Schwangere nicht zugelassen und auch nicht sinnvoll. Angst vor dem Spritzen müssen die betroffenen Frauen aber nicht haben. Heutzutage ist das Prozedere dank Insulin-Pens relativ einfach: Der Pen funktioniert ähnlich wie ein Kugelschreiber. Nach dem Einstellen der benötigten Insulinmenge wird er mit dem vorderen Ende auf die Haut gesetzt. Durch das Drücken des Knopfes am Ende des Pens schnellt die Spitze in die Haut und injiziert die benötigte Menge Insulin.
Übrigens: Nach der Geburt ist der Spuk in der Regel vorbei. Denn dann pendeln sich die Blutzuckerwerte bei den meisten Frauen wieder auf ein normales Maß ein. Bei manchen Frauen entwickelt sich aber im Laufe der Zeit ein Diabetes Typ 2. Deshalb wird bei Frauen mit Schwangerschaftsdiabetes 6 bis 12 Wochen nach der Geburt noch mal ein Glukosetest gemacht.
Diabetes-Infos
Informationen rund ums Thema Diabetes bietet das Diabetesinformationsportal. Dort finden Sie wissenschaftlich gesicherte Informationen zur Vorbeugung der Erkrankung und zum Leben mit Diabetes.
Ernährung bei Schwangerschaftsdiabetes
Frauen mit Schwangerschaftsdiabetes sollten sich ausgewogen ernähren und ihren Speiseplan mit der Ernährungsberatung abstimmen. Wichtig: Es geht dabei nicht um eine Diät oder gar eine Reduktion des Gewichts, sondern um eine Ernährungsumstellung!
Hochwertige Kohlenhydrate
Bei Kohlenhydraten kommt es darauf an, dass sie hochwertig sind und den Blutzuckerspiegel langsam ansteigen lassen. Dazu zählen beispielsweise Hülsenfrüchte, Haferflocken und Vollkornprodukte. Weißbrot, ballaststoffarme Getreideprodukte oder Süßigkeiten und Kuchen sorgen hingegen für einen schnellen Blutzuckeranstieg.
Tipp: Eine Extraportion Ballaststoffe in Form von Chia- oder Flohsamen sowie Weizenkleieprodukte gibt es bei uns in Ihrer Apotheke. Wir informieren Sie bei Bedarf auch über geeignete Süßungsmittel, die den Zuckerspiegel nicht in die Höhe treiben.
2 x Obst und 3 x Gemüse
Zu reichlich Gemüse und Salat dürfen Sie auch bei Schwangerschaftsdiabetes greifen, um den Körper mit Vitaminen und Mineralstoffen zu versorgen. Auch zwei kleine Portionen Obst sind prima – hier sollten Sie allerdings auf weniger süße Obstsorten zurückgreifen. Süßigkeiten und zuckerhaltige Lebensmittel sowie kalorienreiche Getränke sind jedoch ein No-Go.
Tipp: Der Bedarf an Vitaminen und Mineralstoffen, vor allem an Jod, Folsäure und Eisen, ist in der Schwangerschaft besonders groß. Wir beraten Sie gern, welche Stoffe jetzt für Sie und die gesunde Entwicklung Ihres Babys wichtig sind.
Auf Hygiene achten
Dank moderner Medizintechnik hat das Insulinspritzen seinen Schrecken verloren. Doch auch wenn Pens und Kanülen steril sind, ist es wichtig, bei der Anwendung auf eine gute Hygiene zu achten. Spezielle Desinfektionspads aus Ihrer Apotheke unterstützen Sie dabei. Sprechen Sie uns bei Fragen rund ums Thema Schwangerschaftsdiabetes und zum Bedienen des Pens an. Wir helfen Ihnen gern.
Phillipp Heldmann,